血便とストレスの関係〜医師が解説する原因と受診判断の基準
目次
血便が出たとき、ストレスが原因なのか?
トイレで血便に気づいたとき、多くの方が不安を感じます。
「最近仕事が忙しかったから、ストレスのせいかもしれない」と考える方もいらっしゃるでしょう。確かに現代社会においてストレスを避けることは難しく、日々の生活の中で心身に負担がかかっている方は少なくありません。しかし、結論から申し上げると、ストレスが直接的に血便を引き起こすことはほとんどありません。
ただし、ストレスが間接的に消化器系に影響を及ぼし、結果として出血につながるケースは存在します。強いストレスや不摂生が続くと「胃潰瘍」や「十二指腸潰瘍」を発症し、上部消化管から出血することがあります。また、ストレスによって「過敏性腸症候群」を発症し、繰り返す下痢で肛門周囲が傷つき出血するケースもあります。
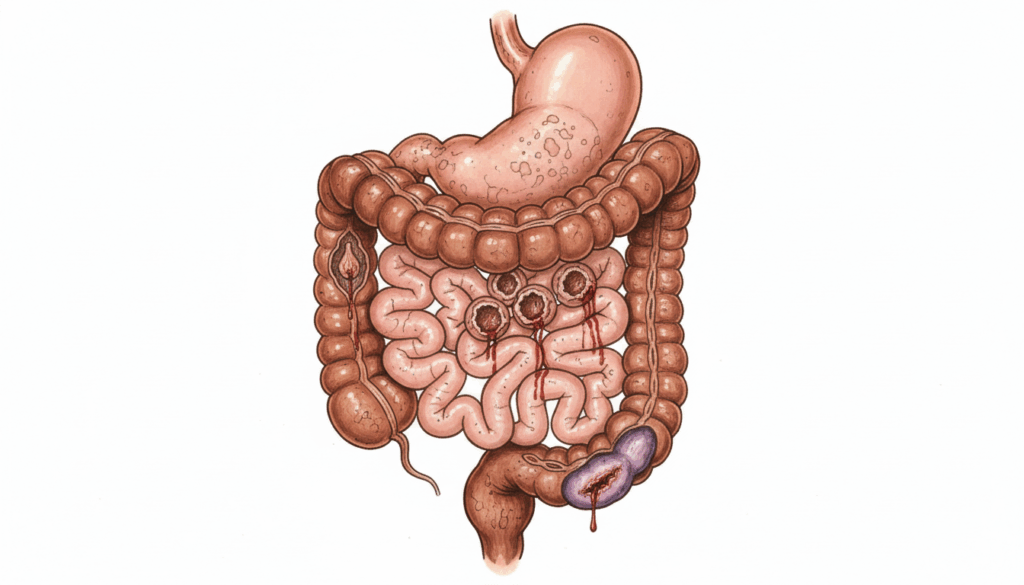
血便の原因は多岐にわたり、痔のような比較的軽度なものから、大腸がんのような重篤な疾患まで幅広く存在します。自己判断で「ストレスのせいだろう」と決めつけることは危険です。
血便の色と形状から分かること
血便の色や形状を観察することで、出血している部位をある程度予測できます。

鮮やかな赤色の血便
鮮血便と呼ばれるこのタイプは、肛門や直腸など肛門に近い部位からの出血を示唆します。
痔や大腸がん、憩室出血などが原因として考えられます。トイレットペーパーに血液が付着する程度から、便器が真っ赤になるほどの大量出血まで、出血量には幅があります。痔の場合は排便時の痛みを伴うことが多く、便の表面に血液が付着している特徴があります。
暗赤色の血便
黒っぽい赤色の便は、大腸や小腸など比較的上部の消化管からの出血を示します。
血液が消化管内を移動する間に変色するため、このような色になります。出血量が多い可能性があり、早めの受診が必要です。
黒色便(タール便)
コールタールのような黒い便は、胃や十二指腸など上部消化管からの出血が疑われます。
胃がんや胃潰瘍、十二指腸潰瘍などが原因となることが多く、胃酸や消化酵素によって血液が黒く変色します。この場合、ストレスが間接的な原因となっている可能性もあります。
粘血便
粘液が混じった血便は、感染性腸炎や潰瘍性大腸炎、クローン病などの炎症性腸疾患を疑います。
粘り気のある便に血液が混ざり、しばしば腹痛や発熱を伴います。
血便を引き起こす主な疾患
血便の原因となる疾患は多様です。
ここでは、臨床現場で遭遇することの多い代表的な疾患について解説します。
痔(いぼ痔・切れ痔)
最も身近な血便の原因です。
いぼ痔(痔核)は、慢性的な便秘や下痢、長時間の座位などによって肛門周囲の血管がうっ血し、瘤のような状態になります。切れ痔(裂肛)は、硬い便が肛門を通過する際に粘膜が裂けることで生じます。排便時に強い痛みを伴うことが特徴で、トイレットペーパーや便の表面に鮮血が付着します。
大腸ポリープ
大腸の粘膜に発生する良性の隆起性病変です。
初期は無症状のことが多いですが、ポリープが大きくなると排便時に便がポリープ表面をこすることで出血します。大腸ポリープの一部は将来的に大腸がんに進展する可能性があるため、発見した際には内視鏡的切除が推奨されます。
大腸がん
血便の原因として最も注意すべき疾患です。
初期は無症状のことが多く、進行すると血便、便秘と下痢の繰り返し、腹痛、体重減少、貧血などの症状が現れます。大腸がんによる血便は、血液が便全体に混ざっている点が痔との違いです。ただし、痔と大腸がんを同時に発症しているケースもあるため、「痔だから大丈夫」と自己判断することは危険です。
日本では大腸がんの罹患数が男女合計で第1位となっており、2019年には男性約8.8万人、女性約6.8万人が罹患しています。また、2021年の死亡数は女性のがん死亡数第1位、男性でも第3位となっています。
潰瘍性大腸炎
大腸粘膜に慢性的な炎症が生じる難病指定疾患です。
原因は未だ完全には解明されていませんが、免疫異常が関与していると考えられています。粘液と血液が混ざった粘血便が特徴的で、強い腹痛、頻回の下痢、発熱、体重減少などを伴います。症状が落ち着く「寛解期」と悪化する「活動期」を繰り返します。
クローン病
口から肛門まで全消化管に炎症が生じる可能性のある炎症性腸疾患です。
10代から20代の若年者に多く発症します。粘血便のほか、腹痛、下痢、体重減少、発熱などが起こり、肛門周囲膿瘍や痔瘻を合併することもあります。
虚血性大腸炎
大腸への血流が低下し、粘膜に虚血性の変化が生じる疾患です。
60歳以上の高齢者に多く見られますが、近年は若年者にも増加傾向にあります。便秘がちな方に多く、突然の腹痛の後に血便が出現します。左側の下腹部に痛みを感じることが多く、鮮血便や暗赤色便が排泄されます。多くは一過性で、絶食と点滴による保存的治療で改善しますが、まれに腸管壊死や狭窄をきたし手術が必要になることもあります。
大腸憩室出血
大腸の壁が外側に袋状に飛び出した憩室から出血する状態です。
憩室自体は無症状のことが多いですが、憩室内の血管が破れると突然大量の血便が出ることがあります。痛みを伴わないことが特徴です。
受診すべきタイミングと緊急度の判断
血便が出たとき、どのタイミングで受診すべきか迷う方は多いでしょう。

すぐに受診すべきケース
以下の症状がある場合は、緊急性が高いと判断されます。
- 大量の血便が続く:便器が真っ赤になるほどの出血
- 激しい腹痛を伴う:我慢できないほどの痛み
- 発熱がある:38度以上の発熱
- めまいや立ちくらみがする:貧血症状の可能性
- 黒色便(タール便)が出る:上部消化管出血の疑い
- 嘔吐を繰り返す:腸閉塞などの可能性
これらの症状がある場合は、速やかに医療機関を受診してください。
数日以内に受診すべきケース
緊急性は高くないものの、早めの受診が望ましい状態です。
- 血便が繰り返し出る:一度だけでなく複数回確認される
- 便潜血検査で陽性:健康診断などで指摘された
- 50歳以上で初めて血便が出た:大腸がんのリスクが高まる年齢
- 体重減少がある:意図しない体重減少
- 便通の変化がある:最近便秘がちになった、便が細くなった
- 貧血症状がある:疲れやすい、動悸がする
これらに該当する場合は、数日以内に消化器内科を受診することをお勧めします。
様子を見てもよいケース
以下の場合は、短期間の経過観察も選択肢となります。
- 一度だけ少量の鮮血便:排便時の痛みがあり、痔の可能性が高い
- 他に症状がない:腹痛、発熱、体重減少などがない
- 既往に痔がある:以前から痔の診断を受けている
ただし、症状が続く場合や悪化する場合は、必ず受診してください。
「一度だけだから大丈夫」と安心せず、継続的な観察が重要です。便潜血検査が陰性でも、大腸がんやポリープが存在する可能性はあります。特に40歳を超えたら、症状の有無にかかわらず定期的な大腸内視鏡検査を受けることが推奨されます。
大腸内視鏡検査の重要性
血便の原因を確定診断するには、大腸内視鏡検査が最も有効です。
便潜血検査は大腸がんのスクリーニングとして有用ですが、陽性でも実際に大腸がんが見つかるのは約3%という報告があります。逆に、便潜血検査が陰性でも大腸がんやポリープが存在することもあります。大きなポリープの約70%、進行した大腸がんの約20%は便潜血検査で陰性となってしまうというデータもあります。
大腸内視鏡検査では、大腸の粘膜を直接観察できるため、ポリープやがん、炎症の有無を正確に診断できます。また、検査中にポリープを発見した場合、その場で切除することも可能です。これにより、将来の大腸がん発症を予防できます。

当院では、経験豊富な内視鏡専門医が検査を担当しています。
鎮静剤を使用することで、苦痛を最小限に抑えた検査が可能です。血便が気になる方、便潜血検査で陽性だった方、40歳以上で一度も大腸内視鏡検査を受けたことがない方は、ぜひご相談ください。
まとめ:血便は自己判断せず、専門医に相談を
血便とストレスの関係について解説してきました。
ストレスが直接的に血便を引き起こすことはまれですが、ストレスが胃潰瘍や過敏性腸症候群などを介して間接的に出血につながることはあります。しかし、血便の原因は痔から大腸がんまで多岐にわたるため、「ストレスのせい」と自己判断することは危険です。
血便の色や形状、随伴症状によって緊急度は異なりますが、特に大量出血、激しい腹痛、発熱、黒色便などがある場合は速やかに受診してください。また、繰り返す血便、便潜血陽性、50歳以上での初発、体重減少などがある場合も、数日以内の受診が望ましいでしょう。
大腸がんは早期発見・早期治療により完治可能な疾患です。
40歳を超えたら、症状の有無にかかわらず定期的な大腸内視鏡検査を受けることをお勧めします。血便が気になる方は、どうぞお気軽に当院までご相談ください。
当院での対応
辻仲つくば胃腸科肛門科クリニックでは、消化器内科・内視鏡検査・肛門外科を専門としています。
血便でお悩みの方には、まず詳しい問診と診察を行い、必要に応じて大腸内視鏡検査をご提案します。経験豊富な専門医が、患者様一人ひとりの状態に合わせた最適な検査・治療を提供いたします。ご予約はこちらから、お電話でのお問い合わせはこちら、LINE・WEBでのご相談はこちらから承っております。

【作成・監修】
辻仲つくば胃と大腸内視鏡・肛門外科クリニック
院長 森田 洋平(日本消化器内視鏡学会 専門医、MPH(公衆衛生大学院))
MPHは予防医学、疫学、統計のスペシャリストの学位です。大腸がんの予防的なデータを実践するスペシャリストといえます。

